O controle da glicose sanguínea sempre foi um desafio para pessoas com diabetes. Durante muito tempo, a única opção era fazer múltiplas medições diárias através de picadas no dedo – um processo doloroso e que oferecia apenas “fotografias” momentâneas dos níveis de glicose. Mas a tecnologia trouxe uma mudança revolucionária: o Monitor Contínuo de Glicose (MCG).
O que é o Monitor Contínuo de Glicose?
O MCG é um pequeno dispositivo que se adere à pele, geralmente no braço ou abdômen, e mede os níveis de glicose no líquido intersticial continuamente, 24 horas por dia. As leituras são enviadas automaticamente para um smartphone ou receptor, permitindo que o usuário acompanhe suas tendências glicêmicas em tempo real.
Como funciona?
O monitor contínuo de glicose utiliza uma tecnologia fascinante para fazer suas medições. O sensor possui um pequeno filamento flexível que é inserido sob a pele, chegando ao líquido intersticial – um fluido que preenche os espaços entre as células dos tecidos.
O processo funciona assim: quando comemos, a glicose da corrente sanguínea eventualmente se difunde para o líquido intersticial. O sensor do MCG contém uma enzima chamada glicose oxidase, que reage especificamente com a glicose presente neste líquido. Esta reação química gera pequenos sinais elétricos que são proporcionais à quantidade de glicose presente.
Um detalhe importante é que existe um pequeno atraso (lag time) entre a glicose no sangue e no líquido intersticial – geralmente entre 5 a 15 minutos. Isso significa que as leituras do MCG podem estar ligeiramente defasadas em relação aos valores reais da glicemia capilar, especialmente em momentos de mudanças rápidas nos níveis de glicose.
O sensor é calibrado para converter estes sinais elétricos em valores de glicose que aparecem no aplicativo ou receptor. Os algoritmos modernos dos MCGs já levam em conta esse atraso do líquido intersticial e fazem ajustes para fornecer leituras mais precisas e até mesmo tendências preditivas.
Vale ressaltar que, apesar dessa pequena defasagem, a grande vantagem do MCG está justamente na capacidade de mostrar as tendências ao longo do tempo – se a glicose está subindo, descendo ou estável – algo que medições pontuais com glicosímetro tradicional não conseguem mostrar.
Tipos de Sistemas de Monitoramento Contínuo de Glicose
Monitoramento Contínuo em Tempo Real (rtCGM)
O rtCGM consiste em um sensor, um transmissor e um receptor (smartphone ou outro dispositivo), que trabalham em conjunto para fornecer leituras automáticas de glicose a cada 1-5 minutos. Os dados são enviados automaticamente para o dispositivo receptor, permitindo monitoramento constante sem necessidade de interação do usuário. No Brasil, estão disponíveis:
- Sistema Medtronic Guardian® ligado à bomba de insulina 780G
- FreeStyle Libre 2 Plus® (quando usado com smartphone via Bluetooth)
- SmartMed Levensohn®
Monitoramento com Escaneamento Intermitente (isCGM)
O isCGM, também conhecido como sistema “flash”, requer que o usuário escaneie ativamente o sensor com um leitor ou smartphone para obter as leituras. No Brasil, temos:
- FreeStyle Libre 2 Plus® (quando usado apenas com leitor)
- FreeStyle Libre 1®
- FreeStyle Libre 2® (quando usado apenas com leitor)
Os sistemas isCGM são caracterizados pela necessidade de escaneamento ativo para visualização dos valores de glicose, mantendo o armazenamento dos dados das últimas 8 horas para análise retrospectiva. Embora sejam geralmente mais econômicos que os sistemas rtCGM, alguns modelos mais recentes, como o FreeStyle Libre 2, já oferecem a funcionalidade de alarmes, aproximando-os das capacidades dos sistemas em tempo real.
A escolha entre os diferentes sistemas de monitoramento deve ser individualizada, considerando tanto aspectos práticos como necessidade de alarmes, facilidade de uso e custo, quanto questões tecnológicas como a disponibilidade de smartphone compatível. Além disso, fatores como a necessidade de monitoramento por cuidadores e o estilo de vida do usuário são fundamentais para garantir a melhor adesão e aproveitamento da tecnologia escolhida.
A Variação Normal da Glicemia Durante o Dia
Mesmo em pessoas sem diabetes, a glicemia não permanece constante – ela segue um ritmo natural de altos e baixos ao longo das 24 horas. Em indivíduos saudáveis, o corpo mantém esses níveis dentro de uma faixa estreita através de um sistema complexo de hormônios.
Valores de Referência:
- Em jejum: entre 70 e 99 mg/dL
- Após refeições: pode subir até 140 mg/dL, retornando ao normal em 2-3 horas
O Ritmo Circadiano da Glicose
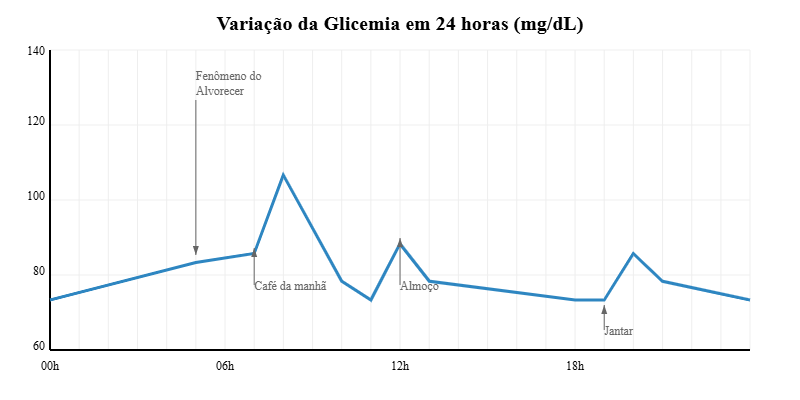
Pela manhã: O “Fenômeno do Alvorecer”:
Entre 4h e 8h, os níveis de glicose naturalmente se elevam devido ao aumento de hormônios como cortisol e hormônio do crescimento, preparando o corpo para as atividades do dia.
Durante o Dia:
A glicose sobe após as refeições, com picos cerca de 1 hora depois de comer. O pâncreas libera insulina em resposta, trazendo a glicose de volta aos níveis basais.
Durante a Noite:
Os níveis tendem a se manter mais estáveis, com o fígado liberando pequenas quantidades de glicose para manter as funções vitais. A glicose geralmente atinge seus valores mais baixos durante o sono profundo.
Fatores que Influenciam a Glicemia
Alimentação: Carboidratos causam elevações mais rápidas, enquanto proteínas e gorduras provocam aumentos mais graduais.
Atividade física: Reduz os níveis de glicose e aumenta a sensibilidade à insulina.
Estresse: Eleva a glicemia através da liberação de hormônios como cortisol e adrenalina.
Sono: Noites mal dormidas podem aumentar temporariamente a resistência à insulina.
Ciclo menstrual: Pode haver maior resistência à insulina durante a fase lútea.
Além dos Números: O MCG como Detector de Padrões Ocultos
A compreensão da variação normal da glicemia ao longo do dia, como vimos no gráfico acima, é apenas o começo do que o MCG pode nos revelar. Enquanto exames tradicionais como a glicemia de jejum e a hemoglobina glicada nos fornecem “fotografias” ou “médias” do controle glicêmico, o monitoramento contínuo atua como uma “câmera filmadora”, capaz de identificar padrões e alterações sutis que passariam despercebidos em exames pontuais.
Por exemplo, uma pessoa pode apresentar glicemia de jejum normal (abaixo de 99 mg/dL) e hemoglobina glicada dentro da meta (abaixo de 5.7%), mas ainda assim experimentar picos glicêmicos significativos após as refeições, ultrapassando 140 mg/dL frequentemente. Estes picos pós-prandiais excessivos são um sinal precoce de alteração no metabolismo da glicose e podem indicar um risco aumentado para desenvolvimento de diabetes.
Outro padrão importante que o MCG pode identificar é a variabilidade glicêmica – ou seja, o quanto a glicose “sobe e desce” ao longo do dia. Uma alta variabilidade, mesmo quando os valores médios estão adequados, está associada a maior risco cardiovascular e pode causar sintomas como fadiga, alterações de humor e fome excessiva. O MCG também pode detectar hipoglicemias noturnas assintomáticas, que são quedas na glicose durante o sono que a pessoa não percebe, mas que podem afetar significativamente a qualidade do sono e o funcionamento cognitivo no dia seguinte.
Um fenômeno particularmente interessante que só pode ser identificado através do MCG é o “efeito alba” ou “fenômeno do alvorecer” exagerado. Enquanto é normal ter uma pequena elevação da glicose nas primeiras horas da manhã, algumas pessoas apresentam aumentos acentuados que começam por volta das 4-5 horas da manhã e podem resultar em glicemias elevadas ao despertar, mesmo durante o jejum noturno. Este padrão específico pode exigir ajustes no tratamento que seriam impossíveis de determinar apenas com medições pontuais de glicemia.
Métricas do MCG: Transformando Dados em Decisões
Após compreender como o MCG revela padrões ocultos do metabolismo, o próximo passo é entender como interpretar as diversas métricas que o dispositivo fornece. Cada número e percentual tem um significado específico e, quando analisados em conjunto, permitem uma visão completa do controle glicêmico. Vamos explorar cada uma dessas métricas essenciais e seu papel no manejo do diabetes.
Tempo no Alvo (Time in Range – TIR)
Esta é uma das métricas mais importantes do MCG, representando a porcentagem do tempo em que a glicose permanece dentro de uma faixa-alvo definida. Por padrão, a maioria dos aparelhos utiliza o intervalo entre 70 e 180 mg/dL, que é adequado para a maior parte das pessoas com diabetes. No entanto, esses limites podem ser personalizados de acordo com as necessidades individuais e as recomendações médicas. Para pessoas sem diabetes ou em estágios iniciais de alteração do metabolismo da glicose, a literatura médica indica que manter a glicose entre 70-140 mg/dL está associado a menor risco cardiovascular. Em idosos ou pessoas com diabetes de longa data, pode-se optar por metas mais conservadoras, com limite superior até 200 mg/dL, priorizando a prevenção de hipoglicemias e considerando sua maior vulnerabilidade a quedas e outros eventos adversos. O objetivo geral é manter o TIR acima de 70% do tempo, pois este patamar está associado a melhores desfechos clínicos a longo prazo e menor risco de complicações.
Variabilidade Glicêmica (VG)
A Variabilidade Glicêmica (VG) mede o quanto os níveis de glicose oscilam ao longo do dia, sendo um indicador crucial da estabilidade do controle metabólico. Oscilações frequentes e amplas na glicose, mesmo quando a média está adequada, estão associadas a maior risco de complicações e pior qualidade de vida. A VG é medida de duas formas que se complementam, mas têm propósitos diferentes:
- Desvio Padrão (DP) é uma medida absoluta, em mg/dL. Por exemplo: um DP de 50 mg/dL significa que a maioria das leituras de glicose varia 50 mg/dL para cima ou para baixo da média. Se a glicose média é 100 mg/dL, a maioria das leituras estará entre 50 e 150 mg/dL. Um DP menor que 50 mg/dL indica que a maioria das glicemias está próxima da média, sugerindo um controle mais previsível. Esta métrica é particularmente útil para:
- Avaliar o impacto de mudanças no tratamento
- Identificar períodos do dia com maior instabilidade
- Ajustar doses de medicações e insulina
- Orientar modificações na dieta e atividade física
- Coeficiente de Variação (CV) é uma medida relativa, em porcentagem. Ele é calculado dividindo o DP pela média de glicose e multiplicando por 100. Um CV menor que 36% é considerado ideal, pois reflete um controle mais estável. Valores acima disso indicam grandes oscilações glicêmicas, que podem causar:
- Maior estresse oxidativo e inflamação vascular
- Alterações frequentes no humor e na disposição
- Fome excessiva e dificuldade no controle do peso
- Maior risco de complicações micro e macrovasculares
Para entender melhor a diferença, vejamos dois exemplos:
Exemplo 1:
- Média de glicose: 100 mg/dL
- DP: 50 mg/dL
- CV: 50% ((50 ÷ 100) × 100)
Exemplo 2:
- Média de glicose: 200 mg/dL
- DP: 50 mg/dL
- CV: 25% ((50 ÷ 200) × 100)
Observe que mesmo com o mesmo DP (50 mg/dL), o CV é muito diferente nos dois casos. Isso acontece porque o CV nos diz se a variação é grande ou pequena em relação à média da pessoa. Por isso o CV é considerado uma medida mais justa para comparar a variabilidade entre diferentes pessoas ou períodos com médias glicêmicas diferentes.
A análise conjunta do CV e DP permite uma avaliação mais completa da estabilidade glicêmica. Por exemplo, uma pessoa pode ter um DP aparentemente adequado, mas se sua média glicêmica for baixa, o CV pode revelar que a variabilidade relativa ainda é alta. Este tipo de análise é fundamental para um ajuste fino do tratamento e prevenção de complicações.
Indicadores de Hipoglicemia
O MCG permite quantificar com precisão os episódios de glicose baixa:
- Tempo abaixo do alvo (< 70 mg/dL): deve ser menor que 4% do tempo. Este valor representa o limiar a partir do qual a maioria das pessoas começa a sentir sintomas de hipoglicemia, como tremores, sudorese e fome.
- Hipoglicemia grave (< 54 mg/dL): idealmente menor que 1% do tempo. Abaixo deste nível, aumenta significativamente o risco de comprometimento cognitivo e necessidade de auxílio de terceiros para tratamento.
- Indicador de Baixa Glicose (LBGI – Low Blood Glucose Index): este é um cálculo matemático que considera não apenas a frequência, mas também a severidade das hipoglicemias. O LBGI atribui um peso maior para valores mais baixos de glicose, fornecendo uma avaliação mais precisa do risco. A escala vai de 0 a 12:
- LBGI < 1.1: risco mínimo
- LBGI 1.1-2.5: risco baixo
- LBGI 2.5-5.0: risco moderado
- LBGI > 5.0: risco alto de hipoglicemias graves
Esta métrica é particularmente útil para identificar pessoas com “hipoglicemia despercebida”, uma condição onde o indivíduo perde a capacidade de reconhecer os sintomas precoces de hipoglicemia.
Indicadores de Hiperglicemia
Da mesma forma, monitora os períodos de glicose elevada:
- Tempo acima do alvo (> 180 mg/dL): deve ser menor que 25% do tempo
- Hiperglicemia significativa (> 250 mg/dL): ideal manter abaixo de 5% do tempo
- Indicador de Alta Glicose (HBGI): avalia o risco de hiperglicemias graves
Glicose Média Estimada (GME)
Esta métrica oferece uma média dos valores de glicose, correlacionando-se com a HbA1c (hemoglobina glicada). Por exemplo:
- GME de 154 mg/dL ≈ HbA1c de 7%
- GME de 183 mg/dL ≈ HbA1c de 8%
Visualização Padronizada dos Dados: O Perfil Ambulatorial de Glicose (AGP)
Para facilitar a interpretação e padronizar a visualização dos dados do MCG, foi desenvolvido o Perfil Ambulatorial de Glicose (AGP). Este é um relatório padronizado que apresenta os dados de glicose de forma visual e estatística, transformando as inúmeras medições diárias em um perfil de 24 horas que representa o padrão típico do paciente.
O relatório AGP inclui:
- Um gráfico que sobrepõe todos os dias de monitoramento, mostrando o padrão mediano da glicose (linha do meio)
- Faixas que indicam a variabilidade (25% a 75% dos valores em faixa azul mais escura)
- Estatísticas essenciais como tempo no alvo, médias e variabilidade
- Perfis diários individuais para identificação de padrões específicos
Esta forma de visualização permite que tanto profissionais de saúde quanto pessoas com diabetes:
- Identifiquem padrões recorrentes de hipo e hiperglicemia
- Reconheçam períodos de maior variabilidade
- Detectem problemas em horários específicos do dia
- Avaliem o impacto de diferentes refeições, atividades e medicações
O AGP é atualmente adotado pela maioria dos fabricantes de MCG em seus softwares de análise, facilitando uma linguagem comum entre diferentes dispositivos e profissionais de saúde.
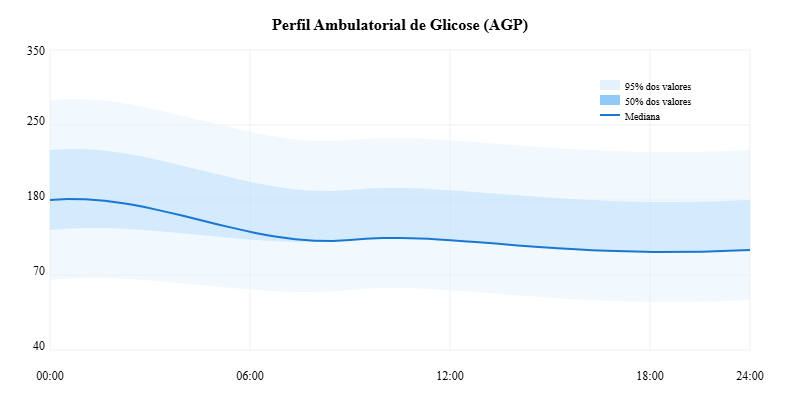
Figura 2: Exemplo de Perfil Ambulatorial de Glicose (AGP). O gráfico mostra como os dados de vários dias são combinados em uma única visualização de 24 horas. A linha central (mediana) representa o padrão típico de glicose, enquanto as faixas sombreadas mostram a variabilidade dos valores ao longo do período analisado. As faixas mais escuras indicam onde se encontram 50% das leituras, e as mais claras, 95% das leituras.
Interpretando os Relatórios: Da Análise à Ação
Prevenção de Complicações Agudas
O monitoramento contínuo permite identificar tendências antes que se tornem problemas sérios. Por exemplo, se você nota que nas últimas três segundas-feiras teve hipoglicemia durante a academia das 18h, pode ajustar a dose de insulina ou o lanche pré-treino antes que ocorra um episódio grave. Da mesma forma, se o MCG mostra um padrão de aumento constante da glicose entre 3-4h da manhã, você pode discutir com seu médico ajustes na insulina basal para prevenir hiperglicemias matinais.
Identificação de Padrões Recorrentes
O MCG ajuda a revelar padrões que seriam impossíveis de detectar com medições pontuais. Por exemplo:
- “Todo dia após o almoço minha glicose sobe acima de 200 mg/dL e demora 4 horas para voltar ao normal”
- “Nos dias de home office tenho mais hipoglicemias que nos dias de trabalho presencial”
- “Quando janto depois das 21h, acordo com a glicose mais alta no dia seguinte”
Estes insights permitem ajustes específicos na rotina e no tratamento.
Impacto de Refeições e Atividades
O MCG funciona como um “detector de experiências”, mostrando como diferentes escolhas afetam sua glicose. Por exemplo:
- Descobrir que uma xícara de café puro em jejum eleva sua glicose em 40 mg/dL
- Perceber que 30 minutos de caminhada após o jantar reduz o pico pós-prandial em 50%
- Notar que pizza causa elevação da glicose por até 6 horas, enquanto uma refeição com mesma quantidade de carboidratos em arroz e feijão normaliza em 2 horas.
Estas informações permitem escolhas mais conscientes no dia a dia.
Personalização do Tratamento
Com dados precisos, as decisões de tratamento se tornam mais objetivas e personalizadas. Por exemplo:
- Adaptar a estratégia de correção de hiperglicemia ao descobrir que seu corpo responde melhor a pequenas doses frequentes do que a uma dose única maior
- Ajustar o horário da insulina basal após verificar que a maior necessidade ocorre entre 4-6h da manhã
- Modificar a proporção carboidrato/insulina para diferentes momentos do dia, ao perceber que a sensibilidade à insulina varia
Limitações e Cuidados com o MCG
Como toda tecnologia, o MCG possui algumas limitações e requer cuidados específicos para garantir seu funcionamento adequado. Compreender estes aspectos é fundamental para um uso seguro e efetivo do dispositivo.
Precisão e Calibração
Embora os MCGs modernos sejam altamente precisos, podem ocorrer discrepâncias em relação à glicemia capilar, especialmente em algumas situações:
- Durante alterações rápidas da glicose (devido ao tempo de atraso do líquido intersticial)
- Nas primeiras 24 horas após a inserção de um novo sensor (período de “aquecimento”)
- Em casos de desidratação severa
- Durante episódios de febre ou processos inflamatórios locais
Por isso, é recomendado realizar medições capilares de confirmação em situações específicas:
- Quando os sintomas não correspondem às leituras do MCG
- Antes de tomar decisões terapêuticas em casos de hipoglicemia grave
- Para calibrar o sensor, quando necessário (alguns modelos mais recentes já são calibrados de fábrica)
Durabilidade e Manutenção
Os sensores têm vida útil limitada, geralmente entre 7 e 14 dias, dependendo do modelo. É importante:
- Respeitar o prazo de validade do sensor
- Planejar a troca com antecedência para evitar períodos sem monitoramento
- Manter sensores reserva para casos de descolamento acidental
- Seguir as orientações de armazenamento (temperatura e umidade adequadas)
Interferências Físicas e Químicas
Alguns fatores podem interferir nas leituras:
- Medicamentos contendo paracetamol/acetaminofeno (em alguns modelos)
- Pressão mecânica sobre o sensor (durante o sono ou atividade física)
- Exposição à água por períodos prolongados
- Campos eletromagnéticos intensos
Cuidados com o Local de Inserção
Para garantir leituras precisas e evitar complicações:
- Fazer rodízio dos locais de inserção
- Evitar áreas com lipodistrofia, cicatrizes ou tatuagens
- Manter boa higiene da pele
- Observar sinais de irritação ou infecção
- Utilizar produtos adequados para fixação do sensor quando necessário
Limitações Práticas
É importante estar ciente de que:
- Existe um custo financeiro contínuo com a troca de sensores
- Pode haver períodos de adaptação até o usuário se familiarizar com a quantidade de informações
- Alguns planos de saúde podem ter restrições na cobertura
- Nem todos os modelos são compatíveis com todos os smartphones
- Pode haver necessidade de carregar dispositivos extras (transmissor, receptor)
Aspectos Psicológicos
O monitoramento contínuo pode gerar:
- Ansiedade com a quantidade de alertas e informações
- Preocupação excessiva com pequenas variações
- Sobrecarga de dados para análise
- Necessidade de suporte familiar/profissional para interpretação adequada
É fundamental trabalhar estes aspectos com a equipe de saúde para garantir que o MCG seja uma ferramenta de auxílio e não uma fonte adicional de estresse no manejo do diabetes.
O Futuro do Controle Glicêmico: MCG como Agente de Transformação
O Monitor Contínuo de Glicose representa muito mais que uma simples evolução tecnológica no manejo do diabetes – é uma ferramenta que empodera pacientes e profissionais de saúde com informações precisas e em tempo real sobre o comportamento da glicose. Através das diversas métricas e análises que oferece, o MCG permite um nível de personalização do tratamento antes impossível de alcançar. À medida que esta tecnologia se torna mais acessível e os algoritmos mais sofisticados, caminhamos para um futuro onde o controle glicemico será cada vez mais preciso e individualizado, resultando em melhor qualidade de vida e redução de complicações para as pessoas que vivem com esta condição.
Referências
- BATTELINO, T. et al. Clinical Targets for Continuous Glucose Monitoring Data Interpretation: Recommendations From the International Consensus on Time in Range. Diabetes Care, v. 42, p. 1593-1603, 2019.
- CHEN, M. et al. Flash Glucose Monitoring Improves Glucose Control in People with Type 2 Diabetes Mellitus Receiving Anti-diabetic Drug Medication. Experimental and Clinical Endocrinology Diabetes, v. 129, n. 12, p. 857-863, 2021.
- KARTER, A.J. et al. Continuous Glucose Monitor Use Prevents Glycemic Deterioration in Insulin-Treated Patients with Type 2 Diabetes. Diabetes Technology & Therapeutics, v. 24, n. 5, p. 332-337, 2022.
- MILLER, E. et al. What Role Might There Be for Continuous Glucose Monitoring in the Assessment of Diabetes Risk?. Diabetes Technology & Therapeutics, v. 25, n. S3, p. S14-S20, 2023.
- OSER, S.M. et al. Personal Continuous Glucose Monitoring Use Among Adults with Type 2 Diabetes: Clinical Efficacy and Economic Impacts. Current Diabetes Reports, v. 21, p. 1-16, 2021.
- SOCIEDADE BRASILEIRA DE DIABETES. Posicionamento da SBD sobre a utilização de alarmes em sensores de glicose para pessoas com diabetes. Posicionamento Oficial SBD nº 02/2024, 2024.
- WANDA, E. et al. Flash glucose monitoring helps achieve better glycemic control than conventional self-monitoring of blood glucose in non-insulin-treated type 2 diabetes: a randomized controlled trial. BMJ Open Diabetes Research & Care, v. 8, n. 1, e001115, 2020.

Você precisa fazer login para comentar.