Você já deve ter ouvido falar sobre colesterol “bom” e “ruim”. Por muito tempo, o LDL e o HDL serviram como ferramentas para entender o risco cardiovascular de um paciente, ou seja, o risco de sofrer doenças como infarto e AVC. Porém, hoje sabemos que duas pessoas que apresentam o mesmo valor de LDL e HDL podem ter riscos diferentes, e quem ajuda a entender isso é a apolipoproteína B.
Entendendo os tipos de colesterol
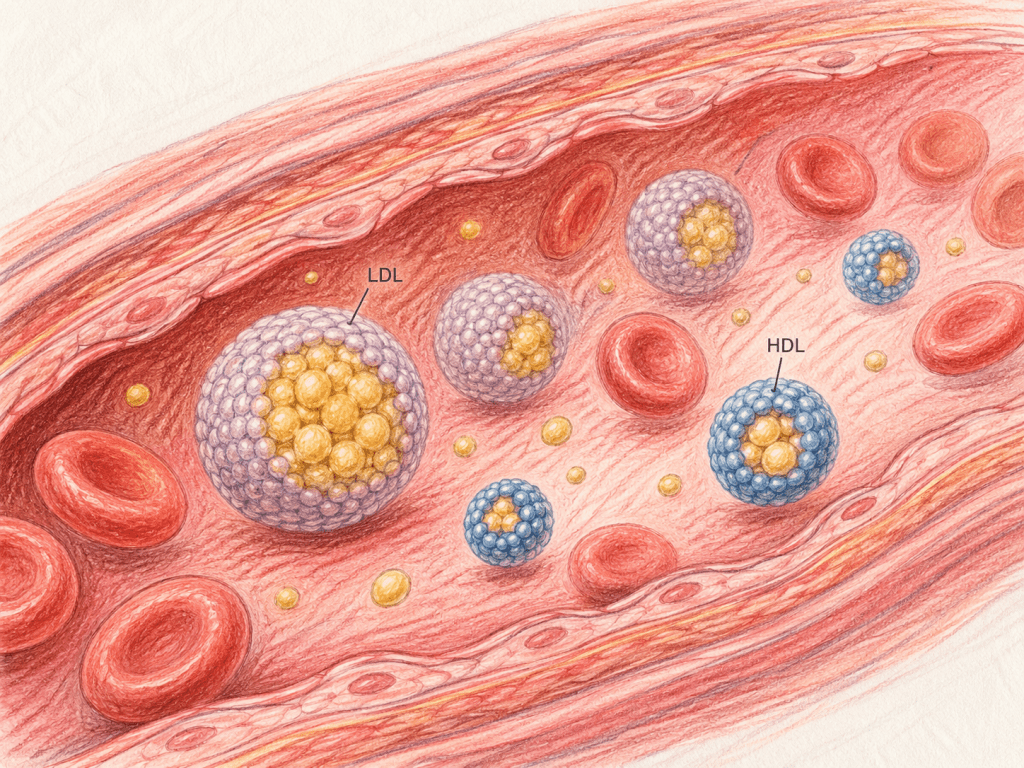
O colesterol é uma molécula essencial para o organismo. Ele faz parte da estrutura das membranas das células e participa da produção de hormônios esteroides, vitamina D e ácidos biliares, que ajudam na digestão das gorduras. Como o colesterol é uma molécula gordurosa que precisa circular por um meio aquoso (o sangue), a forma mais eficiente de transportá-lo é envolto por partículas chamadas lipoproteínas. As lipoproteínas mais conhecidas são o HDL e o LDL.
- HDL (colesterol “bom”): transporta o colesterol presente nos tecidos e nas artérias de volta para o fígado, onde ele pode ser processado e eliminado. O HDL também tem propriedades anti-inflamatórias e antioxidantes que ajudam a proteger as artérias.
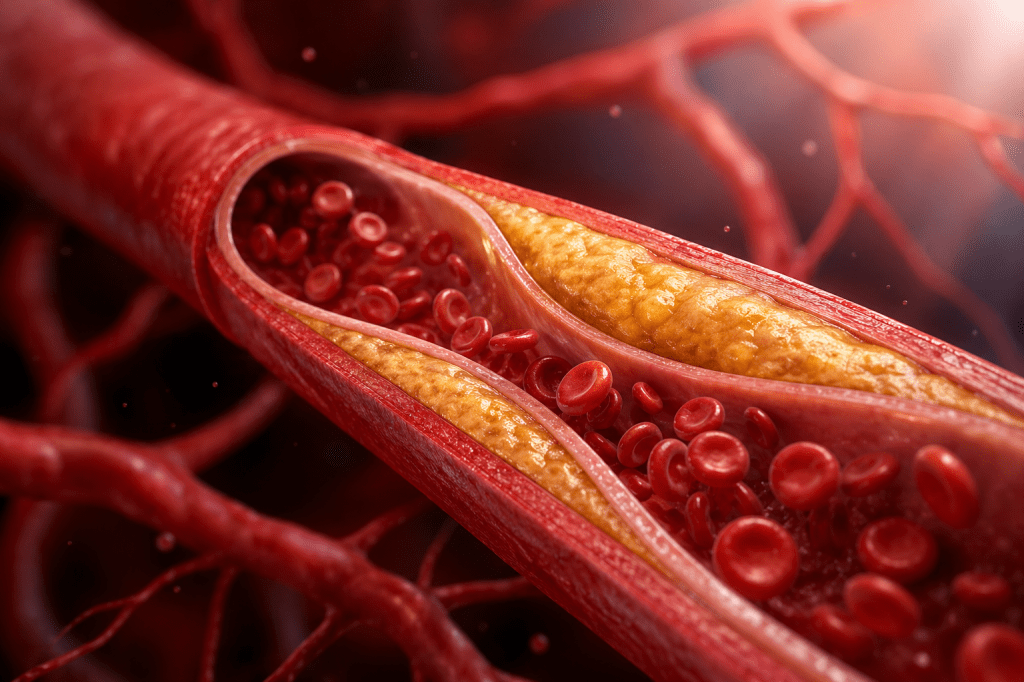
- LDL (colesterol “ruim”): pode se depositar nas paredes das artérias, formando placas. Conforme essas placas crescem e vão ocupando espaço dentro das artérias, elas podem causar um infarto ou AVC.
O que é a ApoB?
Imagine que suas artérias são como uma rodovia, onde circulam diversos tipos de automóveis transportando pessoas. Você recebe a informação de que há 200 pessoas na rodovia. Agora imagine essas pessoas em dois cenários diferentes:
- No primeiro, as pessoas estão sendo transportadas principalmente por carros e motos.
- No segundo cenário, elas são transportadas principalmente por ônibus.
Em qual dos cenários a rodovia está mais cheia?


Nessa analogia, se as artérias são a rodovia, as pessoas são o colesterol LDL e os carros são as apolipoproteínas B. Todas as partículas que se depositam na parede dos vasos e formam a placa de colesterol contêm a apolipoproteína B em sua estrutura. Cada partícula pode conter uma quantidade variável de colesterol, mas sempre contém apenas uma apoB. Quanto mais partículas dentro do vaso, maior a chance de delas colidir e penetrar na parede (endotélio), iniciando o processo de formação da placa de colesterol.
Como ocorre o depósito de colesterol nas artérias?
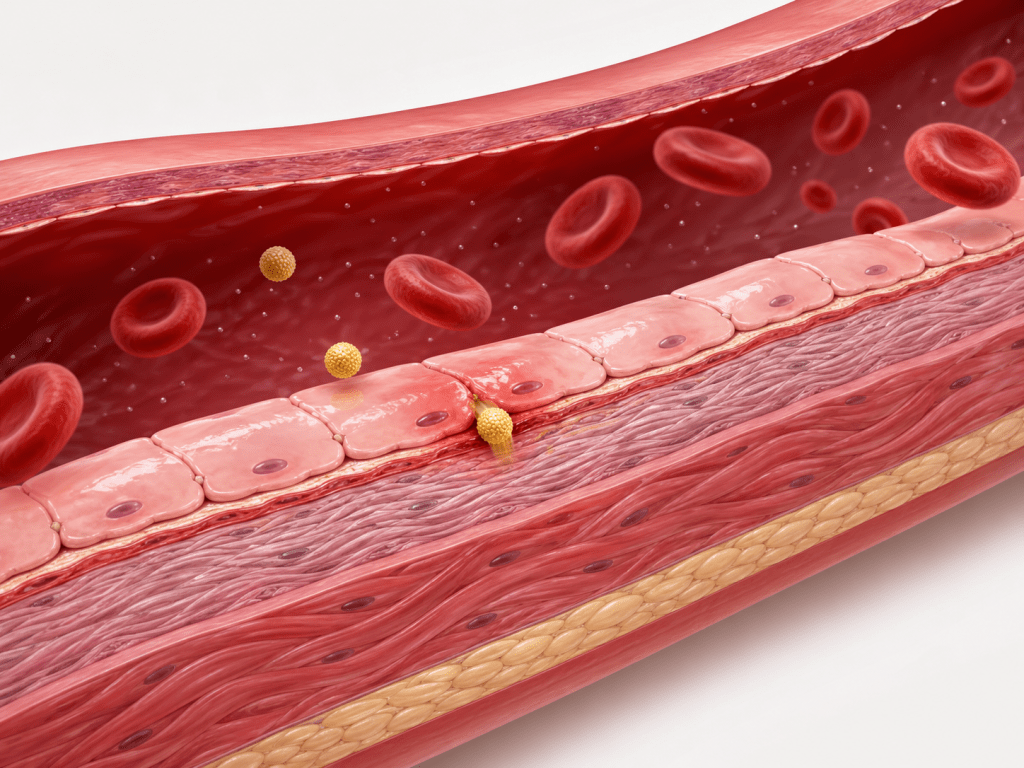
O processo de aterosclerose começa quando as partículas que contêm ApoB (principalmente o LDL) conseguem penetrar na parede das artérias através de pequenas lesões ou áreas de inflamação.
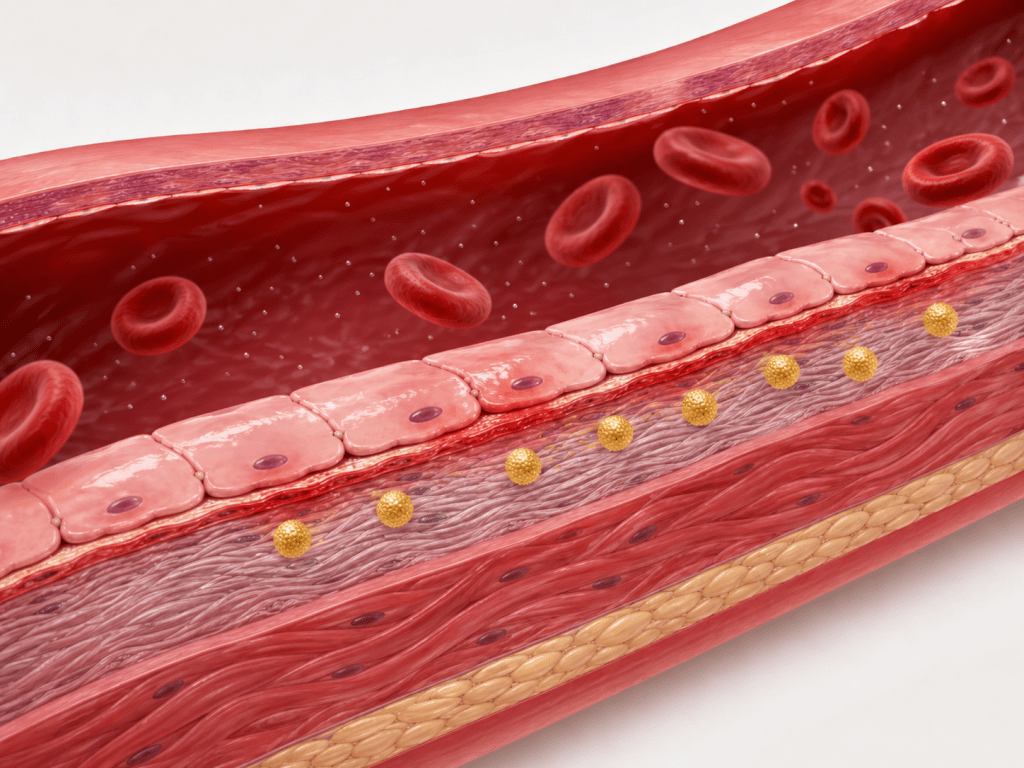
Uma vez dentro da parede arterial:
- As partículas ficam presas na camada interna da artéria (chamada íntima).
- Ali, elas podem ser modificadas por processos oxidativos.
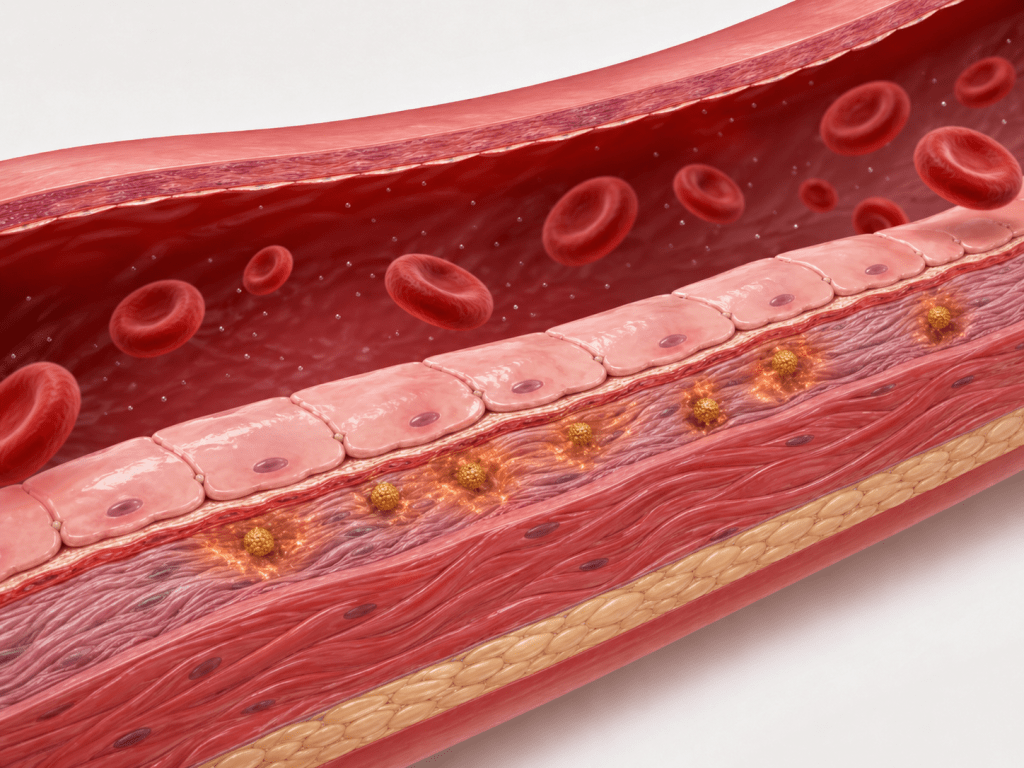
- O sistema imune reconhece essas partículas modificadas como “invasoras”.
- Células de defesa (macrófagos) tentam “limpar” essas partículas.
- Os macrófagos acabam acumulando tanto colesterol que se transformam em “células espumosas”.
- Essas células espumosas são o início da placa de aterosclerose.
- Com o passar dos anos, a placa se calcifica e pode romper-se ou ocluir a luz do vaso.
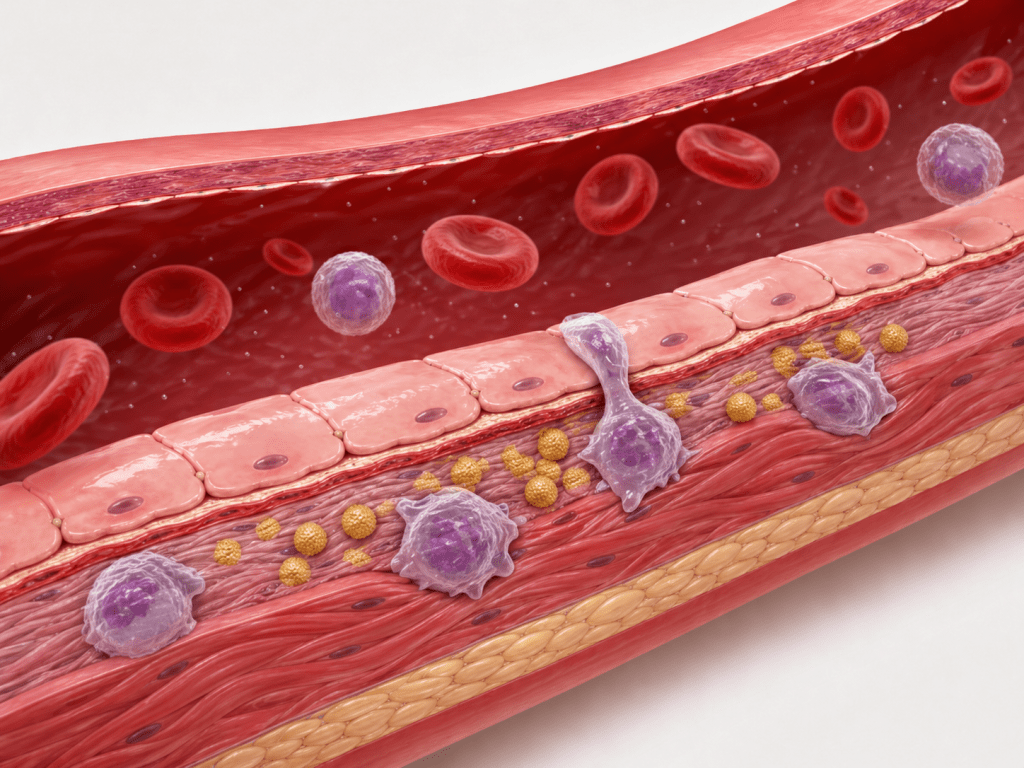
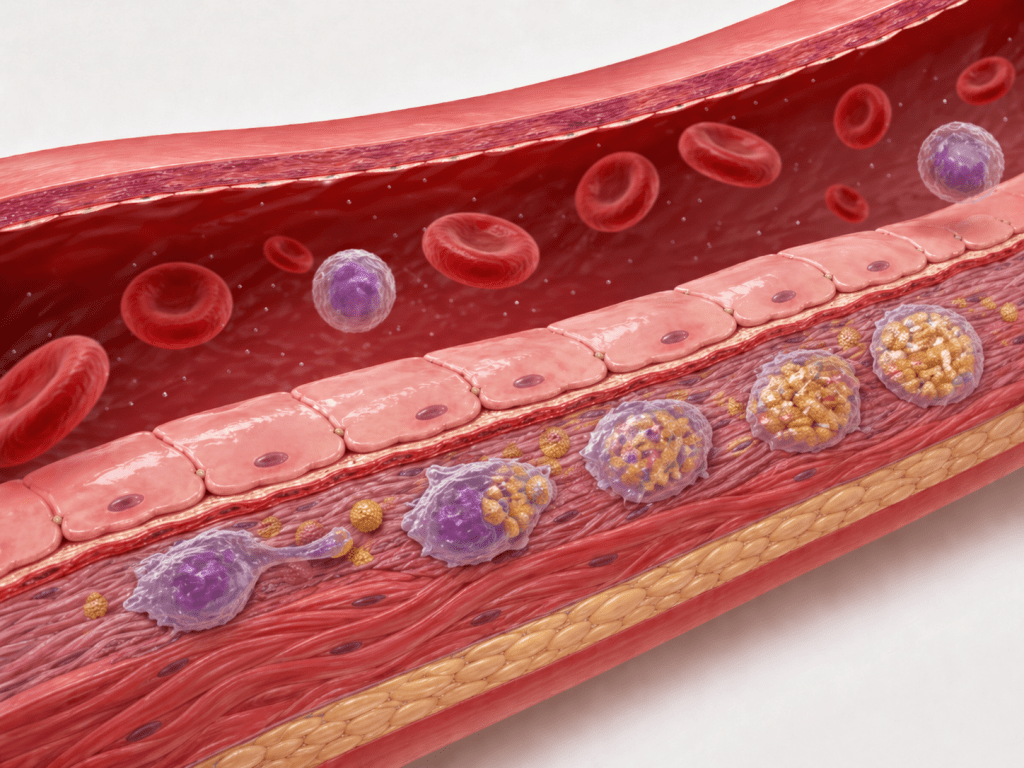
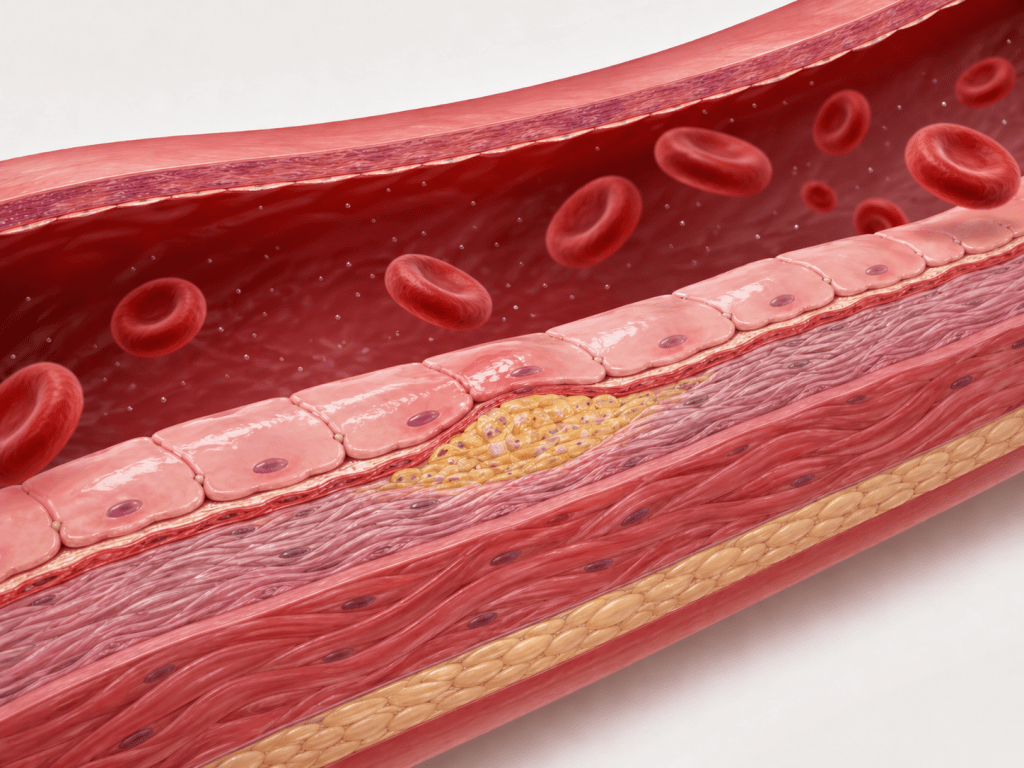
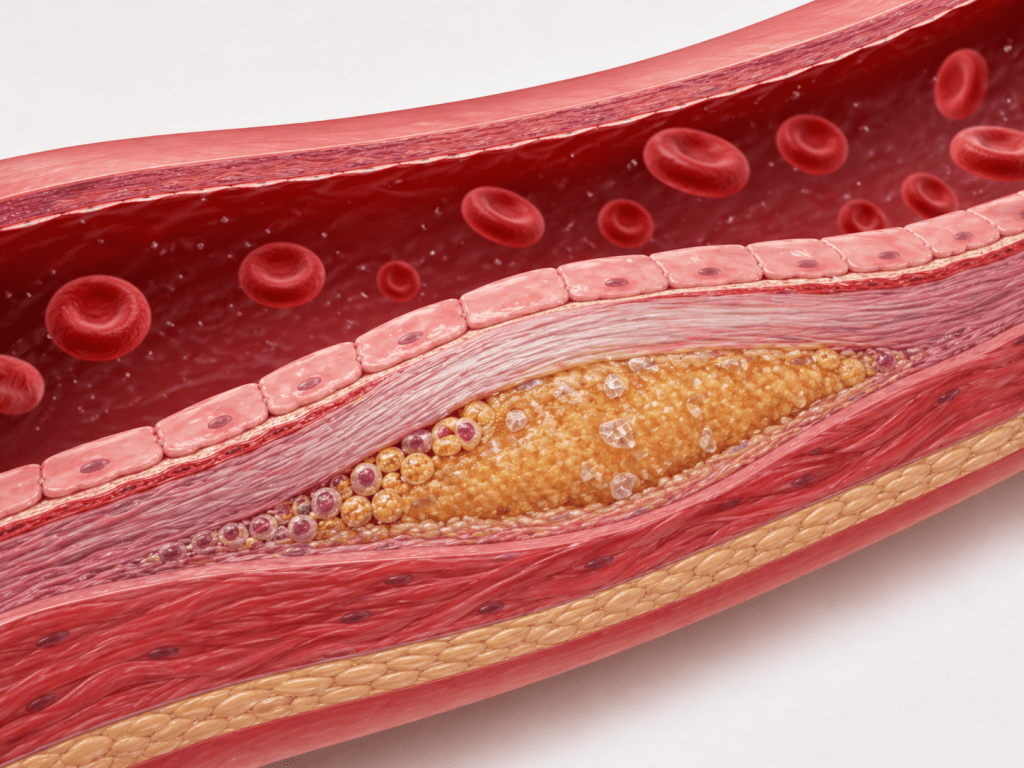
É por isso que a ApoB é tão importante: como cada partícula de LDL, IDL e VLDL tem exatamente uma molécula de ApoB, ela nos diz exatamente quantas partículas potencialmente aterogênicas existem no sangue. Quanto mais partículas com ApoB circulando, maior a chance de algumas delas penetrarem na parede arterial e iniciarem esse processo.
A porosidade da parede arterial é outro fator importante para o desenvolvimento da aterosclerose. Em condições normais, o endotélio funciona como uma barreira seletiva. Mas, em situações de inflamação, estresse mecânico (como hipertensão) ou disfunção endotelial, essa barreira se torna mais permeável. Pequenas aberturas permitem que partículas contendo ApoB, especialmente o LDL, atravessem para a camada íntima.
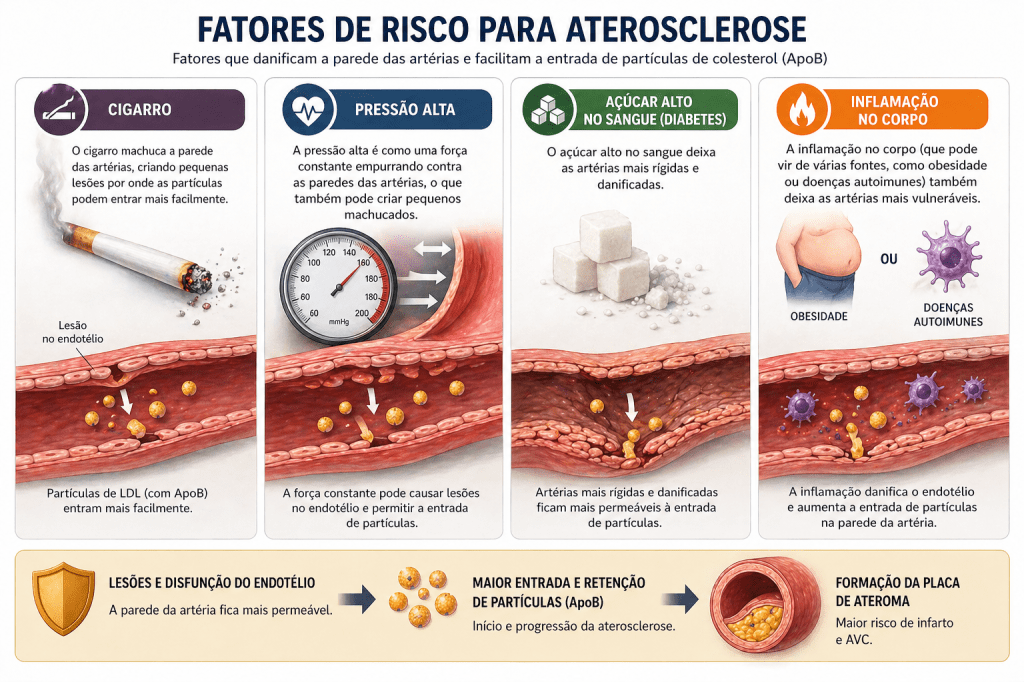
É como se esses fatores de risco criassem “buracos” na parede das artérias, facilitando a invasão das partículas com ApoB.
Pense nisso como um jogo de probabilidades: quanto mais partículas com ApoB no sangue e quanto mais fatores de risco você apresentar, maior a chance de algumas delas “invadirem” a parede das artérias e começarem o processo da aterosclerose.
O que realmente importa na prática
Ao longo do texto, você viu que o colesterol não é “vilão” por si só — ele é essencial para o funcionamento do corpo. O problema começa quando há excesso de partículas capazes de penetrar na parede das artérias, especialmente aquelas que carregam ApoB.
Isso muda a forma como olhamos para o risco cardiovascular:
- Não é só o valor do colesterol total ou do LDL isolado.
- É quantas partículas estão circulando.
- E quão vulnerável está a parede da artéria.
Na prática, isso significa que cuidar da saúde cardiovascular envolve dois caminhos complementares:
1. Reduzir o número de partículas aterogênicas
(por meio de alimentação, atividade física e, quando necessário, medicação)
2. Proteger a parede das artérias
(controlando fatores como pressão arterial, glicemia, inflamação e evitando o tabagismo)
Por que isso é importante para você
A aterosclerose é um processo silencioso, que se desenvolve ao longo de anos — muitas vezes sem sintomas. Por isso, muitas pessoas descobrem que têm a doença quando ela já se encontra em um estado avançado, causando sintomas como dor no peito, infarto ou até mesmo morte. Infelizmente, as doenças cardiovasculares são a principal causa de morte no mundo e no Brasil atualmente.
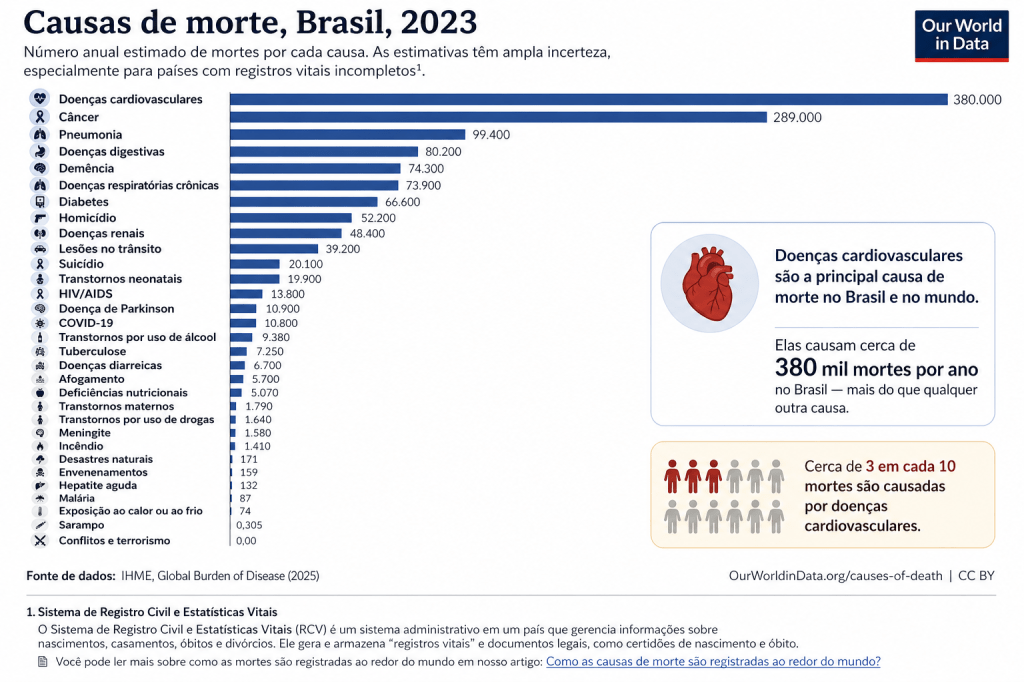
Mas a boa notícia é que ela pode ser prevenida e até estabilizada quando entendemos seus mecanismos. Conhecer seus exames, especialmente além do básico, e agir precocemente pode fazer toda a diferença ao longo da vida. Cuidar do colesterol não é apenas “baixar um número no exame” — é reduzir o acúmulo silencioso de danos nas artérias ao longo do tempo.
Referências
- FERENCE, B. A. et al. Low-density lipoproteins cause atherosclerotic cardiovascular disease. 1. Evidence from genetic, epidemiologic, and clinical studies. European Heart Journal, v. 38, n. 32, p. 2459–2472, 2017.
- BORÉN, J. et al. Low-density lipoproteins cause atherosclerotic cardiovascular disease. 2. Pathophysiology, clinical significance, and therapeutic implications. European Heart Journal, v. 41, n. 24, p. 2313–2330, 2020.
- SNIDERMAN, A. D. et al. Apolipoprotein B particles and cardiovascular disease: a narrative review. JAMA Cardiology, v. 4, n. 12, p. 1287–1295, 2019.
- JOHANNESEN, C. D. L. et al. Excess apolipoprotein B and cardiovascular risk in women and men. Journal of the American College of Cardiology, v. 83, n. 23, p. 2262–2273, 2024.
- LIBBY, P. Inflammation in atherosclerosis. Nature, v. 420, n. 6917, p. 868–874, 2002.
- LIBBY, P.; RIDKER, P. M.; HANSSON, G. K. Progress and challenges in translating the biology of atherosclerosis. Nature, v. 473, n. 7347, p. 317–325, 2011.
- RADER, D. J.; PURÉ, E. Lipoproteins, macrophage function, and atherosclerosis: beyond the foam cell? Cell Metabolism, v. 1, n. 4, p. 223–230, 2005.
- NAGHAVI, M. et al. Global burden of 292 causes of death in 204 countries and territories and 660 subnational locations, 1990–2023: a systematic analysis for the Global Burden of Disease Study 2023. The Lancet, v. 406, n. 10513, p. 1811–1872, 2025.
Você precisa fazer login para comentar.