Você talvez já tenha ouvido falar na “curva glicêmica” — aquele exame em que a pessoa toma um líquido doce e fica esperando no laboratório por duas horas, fazendo vários exames de sangue. Parece simples, mas por trás desse teste existe uma quantidade enorme de informação sobre como o seu organismo lida com o açúcar. Entender isso pode fazer uma diferença enorme na sua saúde a longo prazo.
O que é a glicose e por que ela importa tanto?
Antes de falar sobre o exame, vale entender o que é a glicose e qual papel ela desempenha no corpo.
A glicose é o principal combustível do nosso organismo. Ela pode ser produzida pelo fígado — por um processo chamado neoglicogênese — ou obtida a partir dos alimentos que comemos. Depois de absorvida pelo intestino, ela cai na corrente sanguínea. A partir daí, o pâncreas entra em ação: ele libera um hormônio chamado insulina, que funciona como uma “chave” para abrir as células e deixar a glicose entrar. É dentro das células que a glicose vira energia.
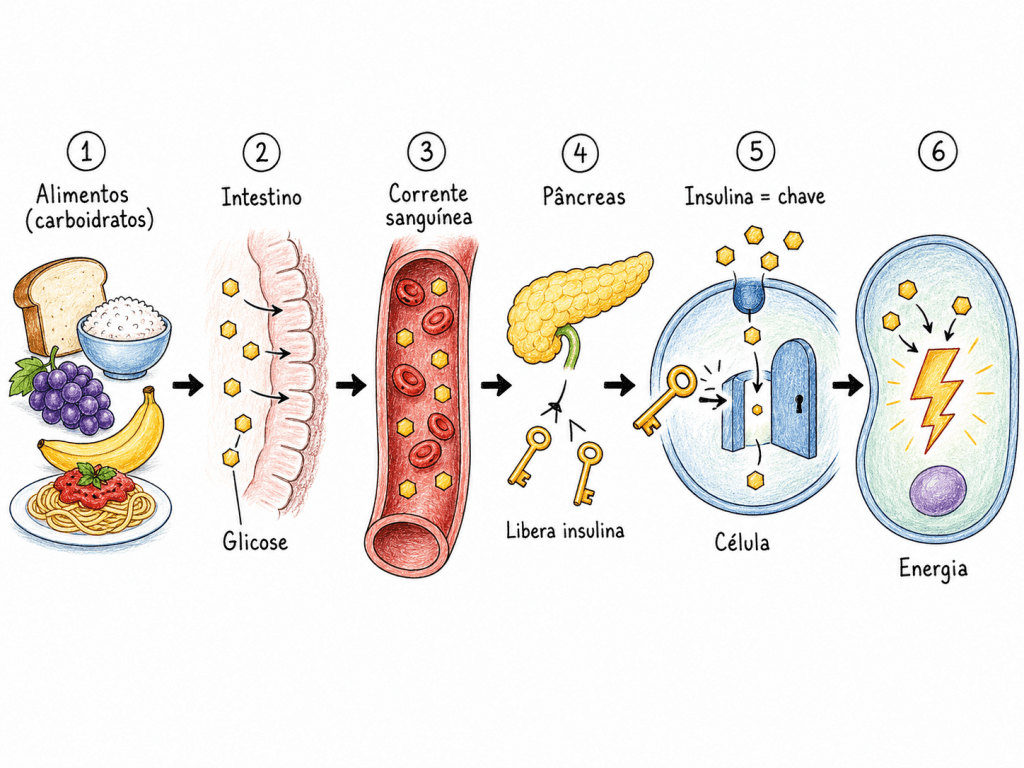
Quando esse sistema funciona bem, os níveis de glicose no sangue sobem após uma refeição e voltam ao normal rapidamente. O problema começa quando o pâncreas não produz insulina suficiente, ou quando as células param de responder ao sinal da insulina — o que chamamos de resistência à insulina. Nessas situações, a glicose fica circulando no sangue por mais tempo do que deveria, e isso, ao longo dos anos, vai causando danos silenciosos a vários órgãos.
Como o exame é feito?
O teste de tolerância à glicose — também chamado de TTGO (Teste de Tolerância à Glicose Oral) ou simplesmente “curva glicêmica” — avalia como o seu corpo responde a uma carga de glicose controlada.
O protocolo é simples:
Antes do exame: você precisa fazer um jejum de pelo menos 8 horas. Água pode ser ingerida normalmente.
No laboratório: chega em jejum, colhe o primeiro exame (a glicemia de jejum) e então toma uma solução com 75 gramas de glicose dissolvida em água. É um líquido doce, que algumas pessoas acham enjoativo — mas é necessário que seja esse volume e essa concentração para padronizar o teste.
Durante as duas horas seguintes: você fica em repouso no laboratório (sem fazer atividade física, comer ou fumar) e coleta novas amostras de sangue em momentos determinados — geralmente aos 30 minutos, 1 hora e 2 horas após tomar a solução.
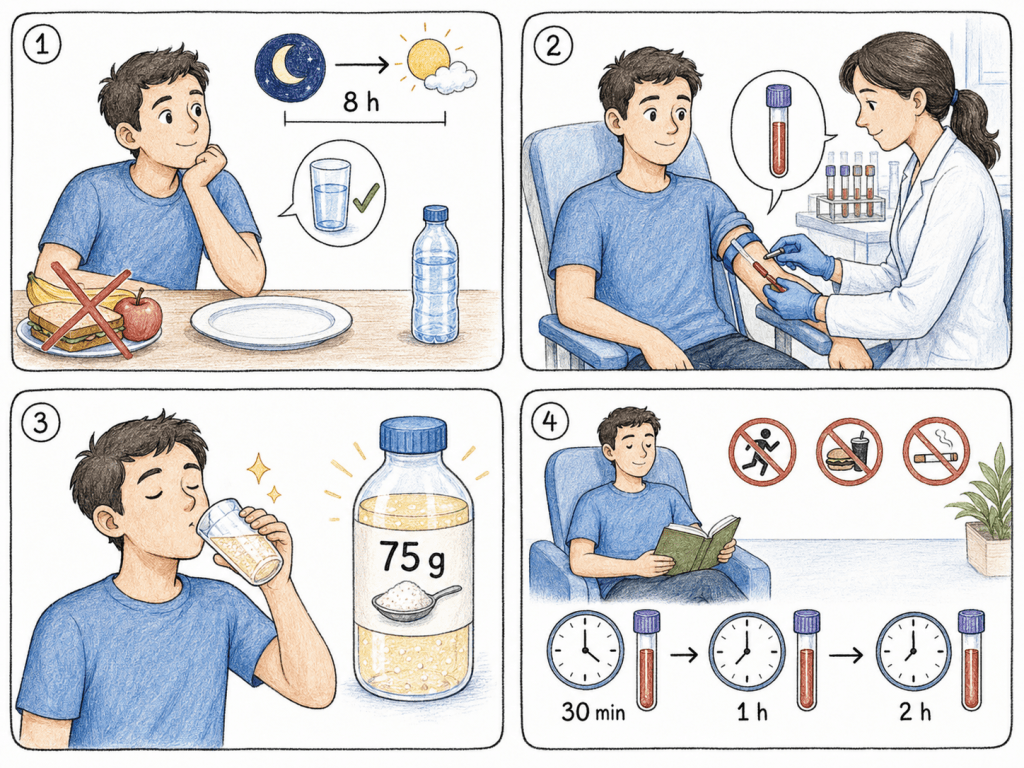
O resultado que mais interessa para o diagnóstico de diabetes é a glicemia medida 2 horas após a ingestão da glicose. Mas, como veremos adiante, os valores dos outros horários também carregam informações importantes.
Quando o médico pede esse exame?
O TTGO não é um exame de rotina para todo mundo. Ele tem indicações específicas, e é pedido quando o médico quer avaliar com mais cuidado como o organismo lida com a glicose. As situações mais comuns incluem:
- Rastreamento de pré-diabetes e diabetes: especialmente em pessoas com fatores de risco como obesidade, histórico familiar de diabetes, pressão alta, ou triglicérides elevados. O TTGO detecta alterações que a glicemia de jejum ou a hemoglobina glicada (HbA1c) isoladamente podem não captar.
- Gestantes: o rastreamento do diabetes gestacional é feito com uma versão adaptada desse teste, geralmente entre a 24ª e 28ª semana de gravidez.
- Pessoas com doença cardiovascular: estudos mostram que a glicemia 2 horas após a sobrecarga é um preditor importante de eventos cardíacos, mesmo em quem não tem diabetes.[6,9]
- Diabetes relacionado a outras condições: como fibrose cística ou diabetes após transplante de órgãos.
É importante ressaltar que o exame tem algumas desvantagens que limitam seu uso em todos: além do jejum de 8 horas, exige que você fique 2 horas no laboratório, e a solução de glicose pode causar náusea. Por isso, em muitas situações, a hemoglobina glicada (HbA1c) — que não exige jejum e reflete o controle glicêmico dos últimos 3 meses — acaba sendo preferida para o rastreamento de rotina.
O que os resultados significam?
Ao final do exame, você terá pelo menos dois valores principais: a glicemia de jejum e a glicemia medida 2 horas após a sobrecarga. Veja como interpretá-los:
Glicemia em jejum (antes de tomar a solução)
| Resultado | Interpretação |
|---|---|
| Abaixo de 100 mg/dL | Normal |
| Entre 100 e 125 mg/dL | Glicemia de jejum alterada (pré-diabetes) |
| 126 mg/dL ou mais | Sugestivo de diabetes (confirmar com novo exame) |
Glicemia 2 horas após a sobrecarga
| Resultado | Interpretação |
|---|---|
| Abaixo de 140 mg/dL | Normal |
| Entre 140 e 199 mg/dL | Intolerância à glicose (pré-diabetes) |
| 200 mg/dL ou mais | Sugestivo de diabetes (confirmar com novo exame) |
E a glicemia de 1 hora?
Pesquisas recentes têm chamado atenção para o valor da glicemia medida 1 hora após a ingestão da glicose. Estudos mostram que pessoas com glicemia de 1 hora igual ou superior a 155 mg/dL — mesmo com jejum e glicemia de 2 horas dentro do normal — têm um risco até 4 vezes maior de desenvolver diabetes no futuro, além de maior risco cardiovascular e de doença renal.[7,8,9] Esse ponto do exame ainda não faz parte dos critérios diagnósticos oficiais, mas tem sido cada vez mais considerado pelos médicos como um sinal de alerta precoce.
O que é o pré-diabetes?
O pré-diabetes é um estado intermediário: a glicemia já está mais alta do que o normal, mas ainda não chegou ao nível do diabetes. É um momento crucial, porque nessa fase o processo ainda pode ser revertido — ou pelo menos desacelerado de forma significativa — com mudanças de estilo de vida.
Estima-se que, sem intervenção, cerca de 5 a 10% das pessoas com pré-diabetes desenvolvem diabetes a cada ano. Mas a boa notícia é que grandes estudos clínicos demonstraram que intervenções estruturadas de estilo de vida conseguem reduzir esse risco em até 58%.[3,5]
O que acontece quando o exame vem alterado?
Um resultado alterado não é motivo para pânico, mas é um sinal importante que merece atenção. O caminho a seguir depende do grau de alteração:
Se o resultado indicar pré-diabetes:
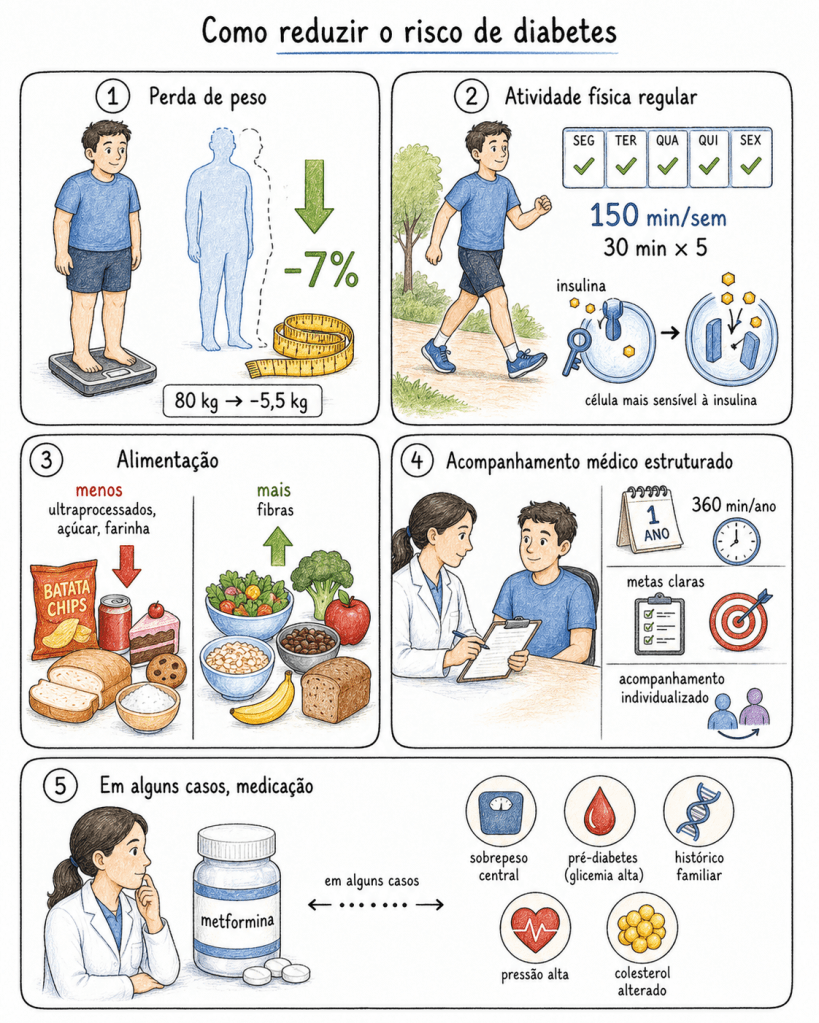
O foco é a prevenção. As intervenções com mais evidência científica são:
Perda de peso: uma redução de apenas 7% do peso corporal já é suficiente para reduzir de forma expressiva o risco de progressão para diabetes. Para uma pessoa de 80 kg, isso significa perder cerca de 5,5 kg.
Atividade física regular: a meta recomendada são pelo menos 150 minutos por semana de atividade moderada — o equivalente a uma caminhada rápida de 30 minutos, 5 vezes por semana. O exercício melhora a sensibilidade à insulina, ou seja, ajuda as células a “ouvir” melhor o sinal desse hormônio.
Alimentação: reduzir o consumo de ultraprocessados, açúcar e farinha refinada, e aumentar a ingestão de fibras (verduras, legumes, frutas, grãos integrais) faz diferença concreta nos níveis de glicose.
Acompanhamento médico estruturado: não basta receber uma orientação genérica. Os estudos mostram que programas com pelo menos 360 minutos de contato ao longo de um ano, metas claras e acompanhamento individualizado têm resultados muito superiores a uma simples “orientação para emagrecer”.
Em alguns casos — especialmente quando há múltiplos fatores de risco ou quando as mudanças de estilo de vida não são suficientes —, o médico pode considerar o uso de medicamentos como a metformina e os agonistas de GLP-1 para ajudar no controle.
Se o resultado indicar diabetes:
O diagnóstico de diabetes geralmente precisa ser confirmado com um segundo exame (a menos que a pessoa já tenha sintomas claros). A partir daí, o tratamento é individualizado e envolve mudanças de estilo de vida, monitoramento regular da glicose e, na maioria dos casos, medicação.
O importante é entender que o diabetes tipo 2 é uma condição crônica, mas perfeitamente manejável. Com o tratamento adequado, é possível ter uma vida longa e com boa qualidade.
Por que o diagnóstico precoce faz tanta diferença?
O diabetes tipo 2 é uma doença silenciosa. Por anos, às vezes décadas, os níveis de glicose ficam levemente elevados sem causar nenhum sintoma perceptível. Enquanto isso, esse excesso de glicose vai causando danos graduais em vários órgãos: os vasos sanguíneos, o coração, os rins, os olhos e os nervos.
Quando o diagnóstico ocorre — muitas vezes só quando surgem complicações como insuficiência renal, problemas de visão ou doenças cardiovasculares —, parte desse dano já é irreversível.
É por isso que o rastreamento precoce importa. A mesma lógica que aplicamos ao colesterol e à pressão arterial — identificar o problema antes que ele cause estragos — vale igualmente para o controle glicêmico. A glicemia elevada, assim como a pressão alta e o LDL/ApoB elevados, é um fator de risco contínuo: quanto mais tempo ela permanece fora de controle, maior o dano acumulado.
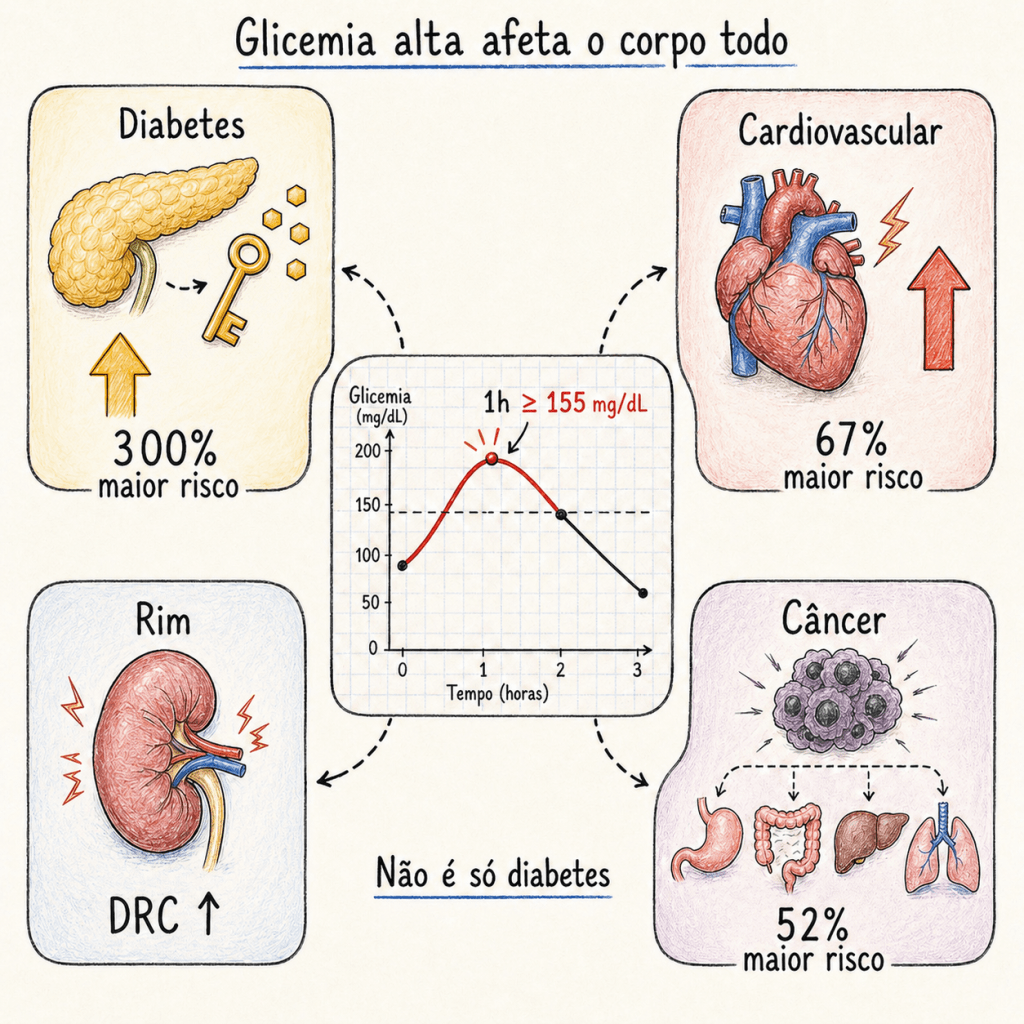
Além do risco de diabetes em si, estudos mostram que uma glicemia de 1 hora acima de 155 mg/dL durante o TTGO se associa a riscos importantes para outros órgãos — mesmo em pessoas cujos demais valores do exame estão dentro da normalidade.
Na prática, isso significa:
Coração e vasos: o risco de sofrer um evento cardiovascular — como infarto ou AVC — aumenta em cerca de 67% em comparação a quem tem glicemia de 1 hora normal. Para colocar em perspectiva: em uma população de 100 pessoas com glicemia normal, espera-se que 6 pessoas apresentem um evento cardiovascular ao longo da vida. Porém, se nessa população as 100 pessoas apresentarem glicemia de 1 hora alterada, esperamos que o número de pessoas com evento cardiovascular suba para 10.[9]
Câncer: pessoas com intolerância à glicose têm um risco aproximadamente 52% maior de morrer por câncer — com associação mais consistente para cânceres de estômago, cólon, fígado e pulmão. Não significa que a glicemia elevada “cause” câncer, mas ela parece criar um ambiente metabólico que favorece o crescimento de células anormais.[6]
Rins: a glicemia de 1 hora elevada também se associa a maior risco de doença renal crônica — uma condição silenciosa que compromete progressivamente a capacidade dos rins de filtrar o sangue.[8]
Diabetes: o risco de desenvolver diabetes é até 4 vezes maior em quem tem glicemia de 1 hora ≥155 mg/dL, mesmo com os outros valores do exame normais.[7]
A boa notícia — e ela é importante — é que esses riscos não são um destino. Eles são sinais de alerta precoce, identificados num momento em que mudanças de estilo de vida ainda têm alto poder de reversão. Perder 7% do peso, caminhar 150 minutos por semana e ajustar a alimentação são intervenções simples que reduzem a progressão para diabetes em até 58% — e, com isso, provavelmente reduzem também o risco cardiovascular, renal e oncológico associado.[3,5]
O que realmente importa na prática
O teste de tolerância à glicose é uma janela valiosa para entender como o seu metabolismo está funcionando. Mas o exame isoladamente não muda nada: o que muda é o que você faz com a informação.
Se os resultados estiverem normais, ótimo — mas isso não significa que o assunto está encerrado. Dependendo dos seus fatores de risco, o rastreamento deve ser repetido periodicamente.
Se houver alguma alteração, o momento certo para agir é agora — quando as intervenções têm maior impacto e quando ainda existe uma janela de oportunidade real para mudar o curso da doença.
Cuide da sua glicemia como cuida da sua pressão e do seu colesterol: com atenção, regularidade e, acima de tudo, com a orientação de um profissional que conheça a sua história.
Referências
1- Stumvoll M, Mitrakou A, Pimenta W, et al. Use of the Oral Glucose Tolerance Test to Assess Insulin Release and Insulin Sensitivity. Diabetes Care. 2000;23(3):295-301. Pubmed
2- American Diabetes Association Professional Practice Committee. Diagnosis and Classification of Diabetes: Standards of Care in Diabetes-2026. Diabetes Care. 2026;49(Supplement_1):S27-S49. Pubmed
3- American Diabetes Association Professional Practice Committee. Prevention or Delay of Diabetes and Associated Comorbidities: Standards of Care in Diabetes-2026. Diabetes Care. 2026;49(Supplement_1):S50-S60. Pubmed
4- Kalyani RR, Neumiller JJ, Maruthur NM, Wexler DJ. Diagnosis and Treatment of Type 2 Diabetes in Adults. JAMA. 2025;334(11):984-1002. Pubmed
5- Echouffo-Tcheugui JB, Perreault L, Ji L, Dagogo-Jack S. Diagnosis and Management of Prediabetes: A Review. JAMA. 2023;329(14):1206-1216. Pubmed
6- Hulman A, Vistisen D, Glümer C, et al. Glucose Patterns During an Oral Glucose Tolerance Test and Associations With Future Diabetes, Cardiovascular Disease and All-Cause Mortality Rate. Diabetologia. 2018;61(1):101-107. Pubmed
7- Alyass A, Almgren P, Akerlund M, et al. Modelling of OGTT Curve Identifies 1H Plasma Glucose Level as a Strong Predictor of Incident Type 2 Diabetes. Diabetologia. 2015;58(1):87-97. Pubmed
8- Succurro E, Arturi F, Lugarà M, et al. One-Hour Postload Plasma Glucose Levels Are Associated With Kidney Dysfunction. Clinical Journal of the American Society of Nephrology. 2010;5(11):1922-7. Pubmed
9- Ferrannini G, Tuomilehto J, De Backer G, et al. Dysglycaemia Screening and Its Prognostic Impact in Patients With Coronary Artery Disease. The Lancet Diabetes & Endocrinology. 2024;12(11):790-798. Pubmed
10- Retnakaran R, Pu J, Hanley AJ, et al. Future Cardiometabolic Implications of Insulin Hypersecretion in Response to Oral Glucose. EClinicalMedicine. 2024;67:102363. Pubmed

Você precisa fazer login para comentar.